支援センターの朝は、医師事務作業補助者(DA)の入力作業から始まります。
複数施設の電子カルテにアクセスし、夜の間に変化した患者さんのデータを一つひとつ丁寧に入力していく。重症度スコア、人工呼吸器の装着状況、ICUに入室してからの日数——。このひとつひとつの数字が、その日の「命を守る支援の優先順位」を決める大切な材料になります。
入力が終わると、そのデータをもとに医師と看護師が状態を確認し、ハイリスクな患者さんをピックアップします。そしてカンファレンスを開き、画面越しに支援先の施設とつながって、その日の治療方針を共有していくのです。
遠隔ICUと聞くと、「一人のすごい専門医が、ずっと画面を見張っている」というイメージがあるかもしれません。でも実はそうではありません。医師、看護師、そして医師事務作業補助者の3つの職種が、それぞれの専門性を持ち寄りながらバトンをつなぐ「チームの仕組み」なのです。
1. なぜ「チーム」でなければならないのか
どんなに優秀な医師であっても、24時間365日、複数施設のICUの患者さんをたった一人で遠隔モニタリングし続けることは物理的に不可能です。遠隔ICUがしっかりと機能するためには、業務を適切に分担できる「多職種チーム」の存在が絶対に欠かせません。
患者さんの状態を「数値化する」、その数値から「優先順位をつける(トリアージ)」、そして「治療の判断をサポートする」。この3つのプロセスを、それぞれのプロフェッショナルが担う——これがONE TEAMモデルの考え方です。
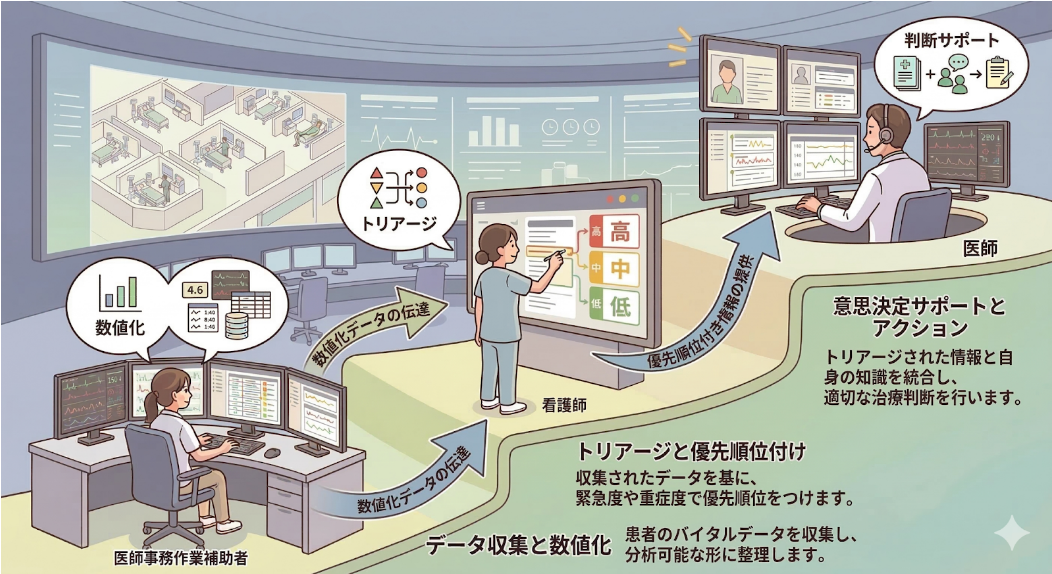
この3職種の連携は、決してバラバラの「縦割り」ではありません。医師事務作業補助者が算出した確かな数値があって初めて、看護師のトリアージが活きる。そして、看護師が的確に絞り込んだ情報があって初めて、医師の高度な判断サポートが成立する。誰一人欠けてもつながらない、大切な「積み重ね」のリレーなのです。
2. 医師事務作業補助者の役割——重症度を数字にする
遠隔ICUの運用において、医師事務作業補助者が担うのは「重症度の数値化」という土台づくりです。
現場にいる医師や看護師であれば、患者さんの顔色などから直感的に状態を把握できるかもしれません。しかし、遠隔から複数施設の患者さんを一括でサポートするためには、誰もが共通して理解できる「客観的な数値」が必要です。そのため電子カルテから必要な情報を集め、重症度を示すスコアを計算して入力します。
代表的な指標が、APACHEスコア(入室時点でどれくらい重症かを示すもの)と、SOFAスコア(昨日と比べて臓器の状態が悪化していないかを毎日追うもの)です。遠隔ICUでは特に、日々の変化を追うSOFAスコアが重宝されます。
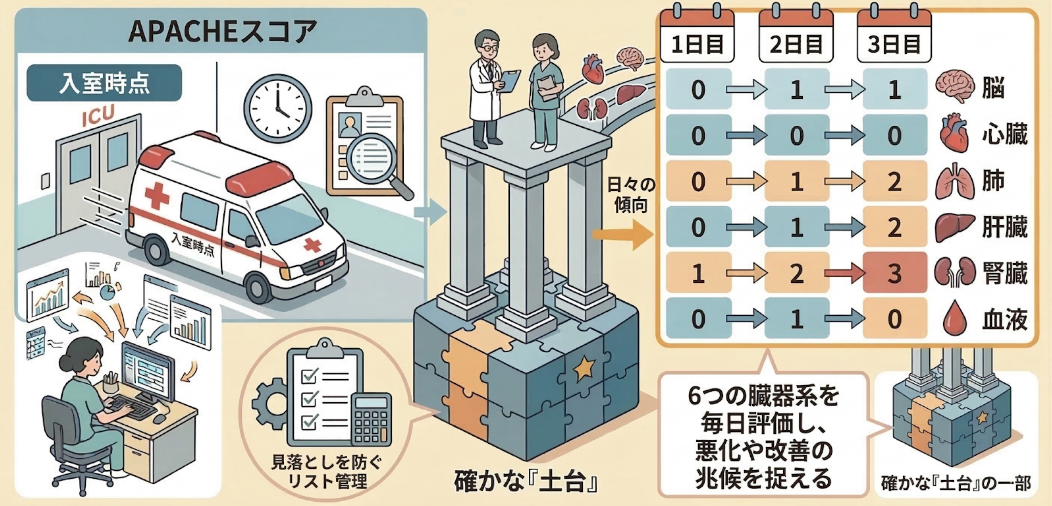
医師事務作業補助者が行っているのは、現場の状況を「客観的な数値」として整理し、医療チームが次に取るべきアクションの道筋を作ることです。この確かなデータがあるからこそ、遠隔ICUは命綱として機能します。見落としを防ぐためのリスト管理なども含め、医師事務作業補助者はチームの揺るぎない「土台」を作ってくれる、なくてはならない存在です。
3. 看護師の役割——トリアージと現場をつなぐ橋渡し
医師事務作業補助者が整えてくれたデータを受け取り、次に動くのが支援センターの看護師です。
ここで一番重要な役割が「トリアージ(どの患者さんを優先してサポートすべきかの判断)」です。「SOFAスコアが上がっている」「新しく人工呼吸器がついた」「バイタルサインに少し変化がある」といった基準をもとに、注意すべき患者さんを絞り込み、医師へ引き継いだり、現場の施設へ「こんなケアはいかがですか?」と提案したりします。
また、現場の看護師にとっての「心強い相談窓口」になることも大きな役割です。「主治医の先生に電話で起こすほどじゃないけれど、なんだか少し気になる……」。現場で働く中で、そんな風に悩む夜は何度もありますよね。その微妙な段階のサインを「ちょっと聞いてみる」ことができる相手がいることは、急変の予防に直結します。
一つの施設の看護師が目の前の患者さんに集中してくださっている間、支援センターの看護師さんは全体を俯瞰して見守る。この「もう一つの目」が、現場に大きな安心感をもたらします。
4. 医師の役割——最終判断と高度な支援
看護師の丁寧なトリアージを経て、支援センターの医師のもとには「今すぐ対応や確認が必要な患者さん」の情報が届きます。
医師は、電子カルテや映像モニター、Web会議システムなどを通じて患者さんの状態をさらに詳しく把握し、現場の主治医の先生に対して治療方針の提案を行います。たとえば、人工呼吸器の細かな設定変更や、お薬の調整、鎮静のコントロールなど、ICU専門医ならではの知見をそっとお届けします。
また、その場での急変対応だけでなく、「この患者さん、そろそろ一般病棟へ移れそうですね」「退院に向けて、この数値をクリアしていきましょうか」といった、少し先を見据えたアドバイスも行います。
ここでも忘れてはいけないのは、「最終的な治療の決定権は、常に現場の主治医にある」ということです。支援センターの医師は、必要なタイミングで必要な知見を届ける、頼れる「支援者」として現場を伴走します。
5. 24時間365日を支える両輪——「能動的支援」と「受動的支援」
遠隔ICUのサポート体制は、「能動的(支援センターからの働きかけ)」と「受動的(現場からの相談への対応)」との2つのアプローチでできています。この両輪が回って、24時間365日の安心が生まれます。
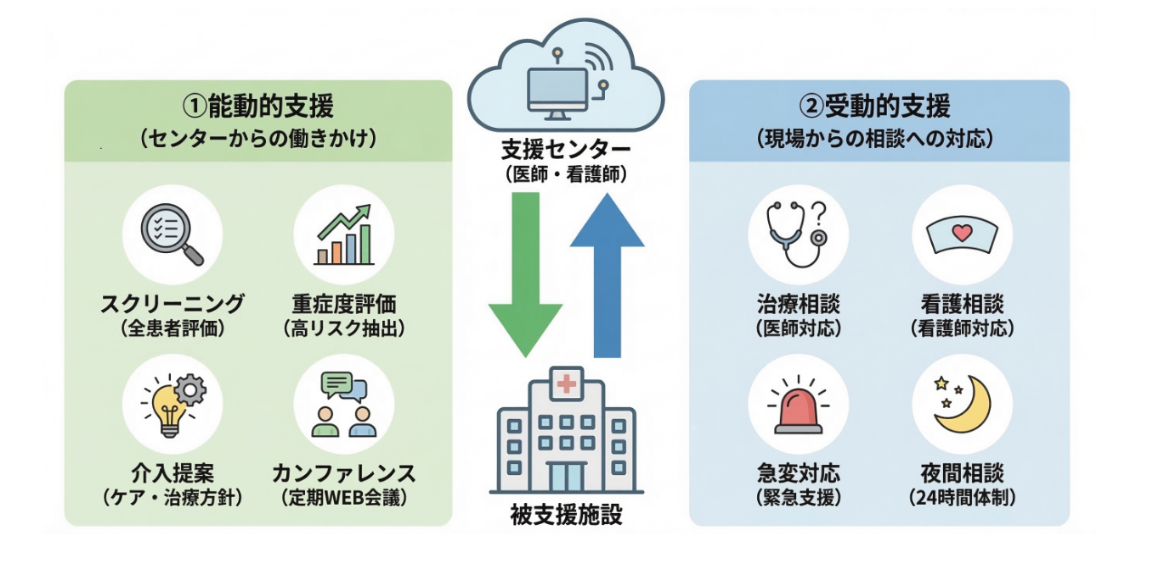
能動的な支援(センターからの働きかけ):定期的なデータチェックを通じて重症化のサインを早めに見つけ出し、「この患者さん、昨日より呼吸器の数値が少し悪化していますが、確認してよろしいですか?」と、こちらから先回りで声をかけること。
受動的な支援(現場からの相談への対応):現場からの「どうしたらいいでしょうか?」というSOSや相談を、いつでもしっかりと受け止めること。
この「24時間休むことなくモニタリングし、いつでも助言を受けられる体制」は、保険適用(特定集中治療室遠隔支援加算)の条件にもなっています。さらに、日本集中治療医学会のガイドラインでも「能動的な支援」の重要性がはっきりと示されており、遠隔ICUはただ相談を待っているだけでなく、先手を打って急変を防ぐことが求められています。
6. まとめ
遠隔ICUは、医師・看護師・医師事務作業補助者がそれぞれの強みを活かす「ONE TEAM」で動いています。医師事務作業補助者が数値を整え、看護師が優先順位をつけ、医師が専門的な判断をサポートする。誰一人欠けても成り立たないリレーです。
支援センターの看護師は、現場の「ちょっと気になる」を拾い上げる相談窓口であり、急変を未然に防ぐ重要な架け橋です。相談を待つだけでなく、兆候を見つけて先手を打つ「Proactive TCC(能動的な遠隔集中治療)」の姿勢が、最大の価値を生み出します。
どんなに高度な支援を行っても、治療の最終決定権は常に現場の主治医にあります。支援センターは、共に歩むパートナーです。
