夜間の当直中、重症の患者さんの状態が急変したとします。自分の専門外の領域なのに、院内には頼れる専門医がいない。「本当にこの判断で合っているのかな…」そう自問自答しながら、たった一人で対応した経験を持つ医師は、きっと少なくないはずです。この「孤独」は、決して個人のスキルの問題ではありません。日本の集中治療というシステム自体が抱えている、構造的な問題なのです。
国内にあるICU(集中治療室)のベッド数は約7,000床。それに対して、集中治療の専門医はわずか約3,000名しかいません。必要とされている人数の半分にも満たないという厳しい現実が、現場の負担や不安に直結しています。
この記事では、そんな構造的な課題を数字でわかりやすく整理しながら、「なぜ今、遠隔ICUが求められているのか」を一緒に読み解いていきます。
1. 充足率40%——数字が示す現実
国内にあるICUのベッド数は、およそ7,000床。これだけ多くの重症患者さんをしっかりと管理するためには、やはりそれなりの数の専門医が必要です。本来なら約7,500名の専門医が必要だと言われていますが、現在の人数は約3,000名にとどまっています。
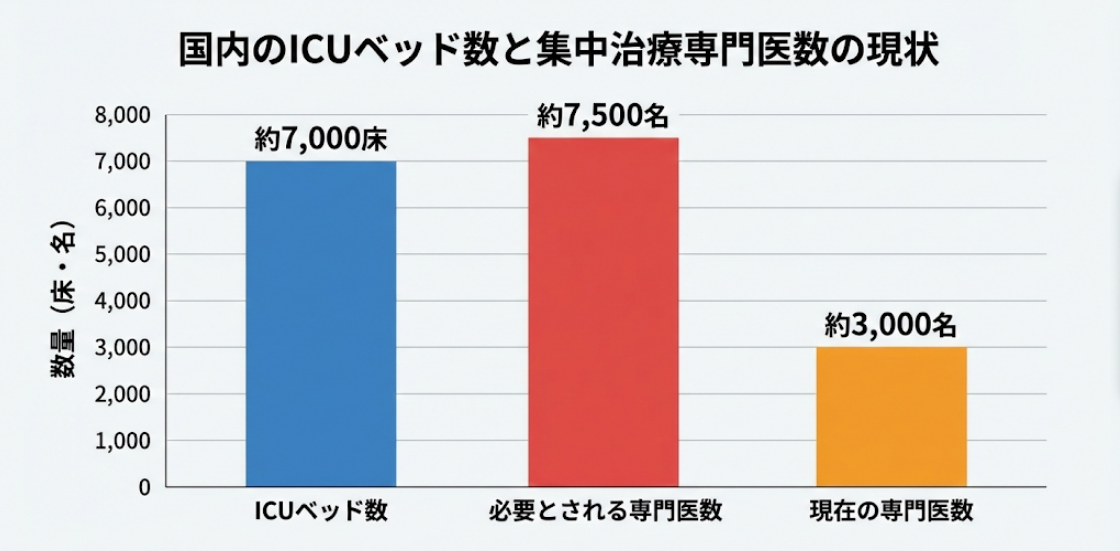
出典:学会認定集中治療科専門医一覧/厚生労働省 第3回 第8次医療計画等に関する検討会(2021年)提出資料
充足率は約40%。つまり、本当に必要な専門医の6割が不在のまま、今日も日本のICUは稼働しているということになります。
この数字が意味しているのは、多くのICUにおいて「集中治療の専門医ではない医師」が、重症患者さんの管理を担ってくださっているという現実です。たとえば、外科の先生が手術後の患者さんの全身管理を一人で抱え込んだり、内科の先生がご自身の専門外の重症ケースに対応したり……。これは特定の病院だけの話ではなく、日本全国の至る所で日常的に起きていることなのです。
2. 「数が足りない」だけじゃない——地域偏在という問題
専門医の「総数」が少ないだけでなく、その約70%が都市部に集中していることも大きな問題です。そのため、地方の中小規模病院では、専門医を確保すること自体が極めて困難な状況にあります。
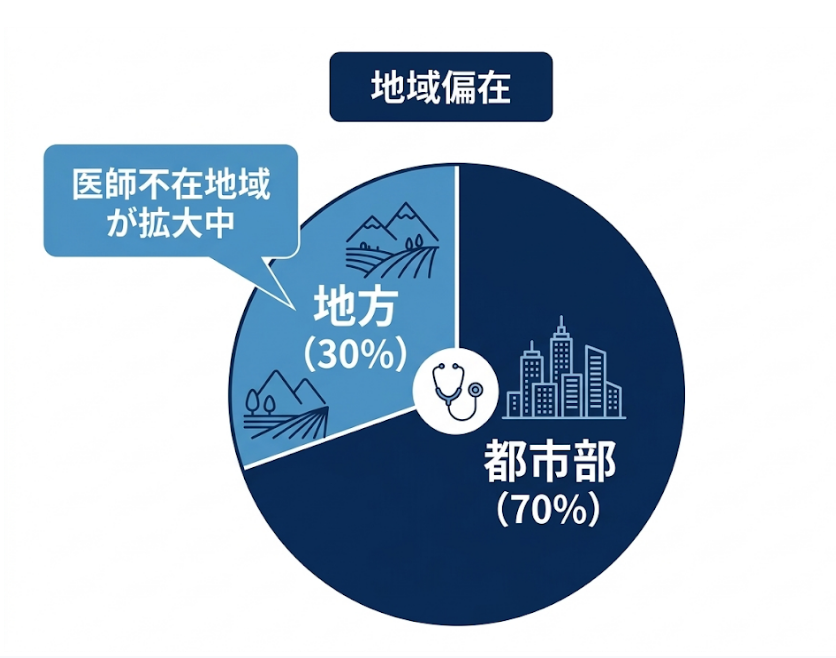
地方の病院のICUで働く医師にとって、「近くに相談できる専門医がいない」という状況は決して珍しくありません。夜間や休日になれば、その孤独感はさらに強まります。重症の患者さんを前にして、一人で大きな決断を迫られる場面が当たり前になってしまっています。
そして、これは医師だけの問題ではありません。現場で働く看護師も、まったく同じ状況に置かれています。「ちょっと相談したいことがあるけれど、誰に聞けばいいかわからない…」地方病院の現場からは、そんな切実な声が少なくありません。
3. 国が動いた——働き方改革から保険収載へ
こうした厳しい状況をうけて、国もいよいよ動き始めました。
厚生労働省は、平成29年(2017年)8月から平成31年(2019年)3月にかけて、「医師の働き方改革に関する検討会」を開きました。その議論の中で、「遠隔技術を使って集中治療をサポートできないか?」という可能性が、本格的に話し合われるようになったのです。
【保険収載までの流れ】
検討会での議論をスタート地点として、医療機関との研究や体制づくりが同時進行で進められていきました。学会ともしっかり連携しながらコツコツと積み重ねてきた取り組みが実を結び、令和6年度(2024年度)には、ついに「保険収載」という形で国からの制度的な後押しが実現しました。
| 時期 | 内容 |
|---|---|
| 平成29年8月 | 厚労省の検討会開始。遠隔ICUの議論スタート。 |
| 平成31年3月 | 最終報告。整備推進の施策が方向付けられる。 |
| 令和元年〜令和4年 | 医療機関との実証研究。学会との連携深化。 |
| 令和5年度 | 保険収載への準備本格化。施設・算定要件の整理。 |
| 令和6年度 | 「特定集中治療室遠隔支援加算(980点)」として正式収載。 |
制度がきちんと整うまでには、現場のスタッフのリアルな声と、地道な研究の積み重ねがありました。遠隔ICUは突然生まれたアイデアではなく、日本の集中治療がずっと抱えてきた課題に向き合い、じっくり育てられてきたものなのです。
4. 遠隔ICUは「応急処置」ではない
一番の根本的な解決策は「専門医を増やすこと」かもしれません。それは誰もが認めていることです。でも、専門医を育てるのにはどうしても時間がかかりますし、地域による偏りもすぐには解決できません。そして、そうしている間にも、医療の現場は休むことなく動き続けています。
そこで遠隔ICUが目指しているのは、物理的な距離を飛び越えて、専門的な知識やサポートをしっかり届けることです。たとえ専門医がいない地域でも、リアルタイムで専門的な判断のサポートを受けられる仕組みをつくります。
実際の現場からも、遠隔ICUを導入したことで「いつでも専門医に相談できる!」という安心感が生まれ、夜間に一人で判断を迫られていた先生方の精神的な負担が大きく減った、という嬉しい声が届いています。
これは決してその場しのぎの応急処置ではなく、日本の医療の構造的な課題に対する、とても現実的で前向きな解決策なのです。
5. まとめ
「専門医の充足率が約40%」という数字が示している通り、日本の集中治療が抱えている専門医不足や地域の偏りは、個人の病院や医師の方々の努力だけでどうにかなる問題ではありません。現場で感じるその「孤独」は、医療の構造そのものから生まれてしまっているのです。
だからこそ、国が制度を整え、保険収載という形で遠隔ICUが正式に評価された今、この新しい仕組みを現場の皆さんに正しく知っていただくことは、とても大きな意味があります。
