遠隔ICUと聞いて、皆さんは最初にどんなイメージを思い浮かべるでしょうか。「カメラで監視されるのでは」「行動を記録されたり、評価されたりするみたいで緊張する」──そんな風に感じる方がいらしても、決して不思議ではありません。
実際に、遠隔ICUの運用マニュアルには「監視ではなく、支援を目的とする」という言葉がわざわざ明記されています。そう書かれているということは、現場にそうした不安があるということの表れですよね。
しかし、遠隔ICUが本当に目指しているのは、そのまったく逆の世界です。それは、「困ったときに頼れる同僚が、画面の向こう側にいつも常駐してくれている」という仕組み。今回はその本質を、「DtoDモデル」という言葉をヒントに読み解いていきたいと思います。
1. そもそも、オンライン診療とは何が違うのか
最近よく耳にする「オンライン診療(DtoP:Doctor to Patient)」は、医師が患者さんに対して、ビデオ通話などを通じて直接診療を行う仕組みです。画面越しにつながるのは「医師と患者さん」ですね。
一方、遠隔ICUが採用しているのは「DtoD(Doctor to Doctor)」というモデルです。これは、医師が医師を支援する仕組みのこと。

この違いは、言葉以上にとても大きな意味を持っています。DtoDモデルにおいて、支援センターは「診療をする場所」ではなく、「診療を支える場所」です。医療の中心は常に患者さんであり、患者さんに直接向き合うのは現場の先生や看護師です。支援センターは、現場のチームが患者さんにとって最善の判断を下せるよう、「情報・専門知識・相談窓口」を提供するパートナーなのです。
2. “観察・処置”は現場、”分析・判断支援”は支援センター
では実際に、現場と支援センターはどのように役割を分担しているのでしょうか。
現場の医師や看護師が担うのは、患者さんの直接的な観察と処置です。体温を測り、点滴を管理し、急変にサッと対応する。患者さんのそばにいるからこそ得られる五感を使った情報を集め、実際に手を動かしてケアを行う、かけがえのない役割です。
一方、支援センターが担うのは、集まってきたデータの「分析と判断のサポート」です。複数の施設の患者さんのデータをリアルタイムで俯瞰し、重症度スコア(APACHEやSOFAなど)の変化を客観的に追いかけます。
| 役割 | 被支援病院(現場) | 支援センター(遠隔) |
|---|---|---|
| 主な担当 | 医師・看護師・医師事務補助者 | ICU専門医・特定行為看護師・医師事務補助者 |
| 患者対応 | 直接観察・処置・ケア実施 | モニタリングのみ(直接対応なし) |
| 情報収集 | フィジカルアセスメント・聴診など五感を使った観察 | バイタル・検査値・画像・電子カルテのリモート参照 |
| 判断支援 | 最終治療方針の決定 | 重症度スコア分析・異常の早期検知・相談対応 |
| コミュニケーション | 支援センターへの相談・情報共有 | 「可能であれば」「確認なのですが」という提案スタイル |
支援センターの看護師は、複数施設のICUを同時に見渡せる立場を活かして、個別の現場ではどうしても気づきにくいリスクをいち早くキャッチします。現場の看護師が目の前の患者さんに集中しているとき、支援センターが全体を見守ってくれている。この「もう一つの目」が、急変の予防につながります。
ここで大切なのは、支援センターからの声かけが「指示」ではなく、あくまで「提案」であるという点です。マニュアルにも「可能であれば」「ご負担でなければ」「確認なのですが」といった表現が繰り返し登場します。支援センターは現場に命令するのではなく、一緒に考えるパートナーなのです。
3. 決定権は、あくまで現場の主治医にある
遠隔ICUを運用する上で、治療方針の最終的な決定権は、現場の主治医にあります。
支援センターの医師が的確な提案をしたとしても、それはあくまで「提案」です。現場の先生が患者さんを直接診察した上で、最終的な判断を下します。遠隔ICUは現場の権限を奪うものではありません。
支援センターの医師は「管理者」ではなく「支援者」です。「この設定はいかがでしょうか?」という提案に対して、現場の先生が「うちの患者さんの今の状態からすると、今回はこちらの判断で行きます」と応じることも、日常的に起こります。そして、それこそが「正しい運用」なのです。
この「監視でも管理でもなく、あくまで支援である」という姿勢こそが、遠隔ICUと現場の深い信頼関係を築く土台になります。
4. 「いつでも相談できる」が、現場の何を変えるか
夜間や休日、重症の患者さんの状態が急変した。自分の専門外の領域なのに、院内に頼れる専門医はいない。「この判断で本当に合っているだろうか……」と不安を抱えながら、一人きりで対応する……現場の深い「孤独」です。
遠隔ICUが変えていくのは、まずこの孤独感です。
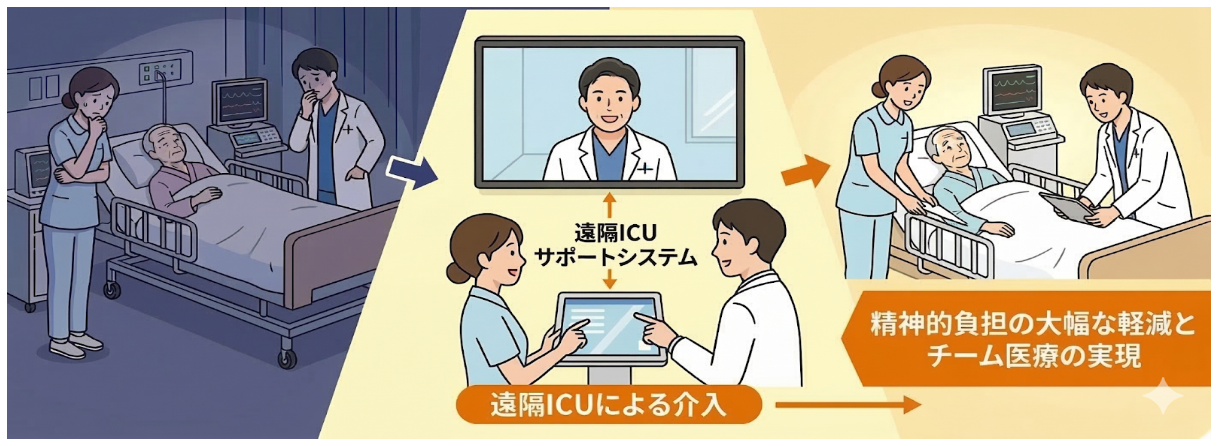
夜中にふと判断に迷ったとき、画面の向こうにすぐに相談できる相手がいる。それだけで、現場の医師の精神的な負担は劇的に軽くなります。
これは看護師にとっても同じです。「ハイケアユニットでの相談は、まず支援センターへ」という運用が行われている施設では、これまで「誰に相談すればいいかわからない」と一人で抱え込みがちだった現場の看護師に、明確な「相談窓口」ができました。
監視カメラではなく、いつでも相談できる同僚がいる。この違いが、現場の安心感を根本から変えてくれます。
5. 現場からの声 ── 横浜市立脳卒中・神経脊椎センターより

横浜市立脳卒中・神経脊椎センターは、脳卒中や脊椎外科・カテーテル治療などを専門とする施設です。高度な専門医療を担う一方、夜間・休日のICU管理において専門医のカバーに課題を抱えていました。そこで同センターでは、横浜市立大学附属病院 集中治療部の遠隔ICU支援センターによるサポートを導入しました。
高木先生(遠隔ICU支援センター)
横浜市立大学附属病院 集中治療部 部長 准教授医師/株式会社CROSS SYNC 取締役会長

坂井先生(麻酔科医師 ICU担当医)
横浜市立脳卒中・神経脊椎センター
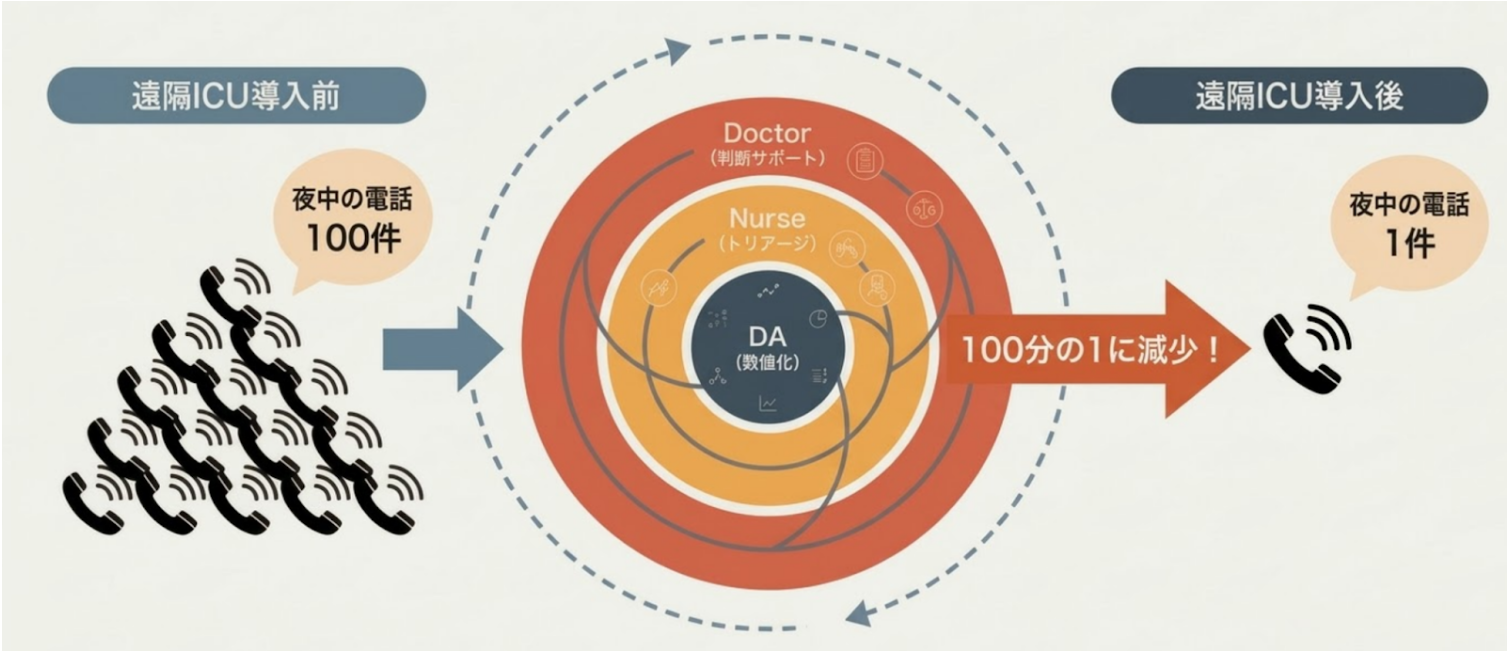
夜間の電話が1/100に激減。医師の負担軽減と質の向上
高木先生(遠隔ICU支援センター):遠隔ICUを始めて良かった点について、医療の質の視点や、働き方の視点など感じたことを教えてください。
坂井先生(麻酔科医師 ICU担当医):私は平日の昼間のICUを診ていますが、遠隔ICUで非常に効果を感じているのは「夜間」です。かかってくる夜間の問い合わせ電話が激減しました。先日数字を見ましたら、導入前と比較して1/100ほどになっていました。これまでかなり電話がかかってきていたんですが、それもなくなっています。
高木先生:実際、夜間に電話がかかってこなくなって体調的には楽になりましたか?
坂井先生:全然楽ですね、おかげで少し体重が増えてしまったかもしれないです(笑)。
①画面共有がもたらす安心感と教育効果
高木先生:以前は電話での口頭説明でしたが、画像や電子カルテを共有しながら相談できるようになったことで変化はありましたか?
南澤さん(ICU主任看護師)
横浜市立脳卒中・神経脊椎センター

南澤さん(ICU主任看護師):主治医がお休みの時など「この時間に電話していいのかな」と躊躇してしまう場面で、相談する相手がいるのはすごく心強いです。情報源が増えたのも大きくて、患者さんの「苦しい」という症状も、実際にモニターを見て状況を共有できます。呼吸器関連で悩んだ時もグラフィックをしっかり見ていただけるので、私が思った点と遠隔ICUの先生の視点の違いを学ぶこともでき教育的な効果も大きいと感じています。また、不慣れな機器(ネーザルハイフローなど)を扱う際も、画面越しに「ここですね」と組み立て方を教えてもらいながら安全にケアにつなげることができました。実際に顔が見える関係なので、「こんなこと聞いちゃ悪いかな」と思わずに気軽に相談できるのが良いところです。
鈴木さん(ICU師長)
横浜市立脳卒中・神経脊椎センター

②離れていても「顔が見える」関係での看護支援
高木先生:遠隔ICUの医師と直接会う機会が少なくても、コミュニケーションは問題ないでしょうか?
鈴木さん(ICU師長):はい、大丈夫です。スタッフからも「先生にこの間、夜勤のこういう指示をもらって、助けてもらった」という報告を聞いています。普段、当院にいらしてる先生じゃなくても日頃から画面越しで顔を見ながら報告や相談をしているので、身近な先生として認識しているようです。看護の面でも、支援センターの看護師さんから私たちが不慣れなケアを色々教えていただいています。他にも、家族のケアの相談や、チューブ類の固定方法など日常的なインシデント対策についても情報共有し、当院のケアの工夫に活かしています。
高木先生:定量的には難しいですが、医療やケアの質が少し上がっている感覚はありますか?
鈴木さん:今まで自分たちの中だけで解決してきたことに「外からの情報」が入ることで、「何か探しに行けば、もっと良い方法があるかもしれない」と考えられるスタッフが増えている気がします。口腔ケアの方法一つとっても、色々な研修に行ってみたり、院内の歯科衛生士さんと協力したりと、「より良いケアってどうだろう」と考える視野が広まる機会になっています。
③遠隔ICUへの今後の期待
高木先生:最後に、遠隔ICUに期待することがあればお願いします。
坂井先生:患者さんの異常にこちらが気が付かないことはしばしばあります。せっかく生体情報モニターや呼吸器の画面を支援センター側で参照できるようになっていますので、支援センターから能動的に「今、患者さんに具合悪いんじゃないの?」といった形で声をかけてもらえるような使い方がもっとできるといいなと思っています。
鈴木さん:カンファレンス等は、看護のレベルでももっと情報交換ができたりするといいのかなと思います。私たちの視野も広がるので、今のやっていることを地道に継続して、私たちが身につけられるものは身につけていきたいです。
南澤さん:当院は脳卒中やカテ、脊椎外科などの専門性があるので、我々の情報も提案してスライドで共有できたらなと思う所があります。先生たちはすごく大変なので、労働状況も良くしたいと思いますし、もっと遠隔ICUを活用してみたいかなと思います。

6. まとめ
遠隔ICUは「DtoDモデル」。医師が医師を、看護師が看護師を支える仕組みであり、患者さんを「診る」のは常に現場の主治医です。支援センターの役割は「観察・処置」ではなく「分析・判断支援」であり、現場への働きかけは「指示」ではなく「提案」です。
治療方針の最終決定権は現場の主治医にあります。これは制度上のルールではなく、遠隔ICUの根本的な哲学です。「夜間の問い合わせ電話が1/100に激減した」という声があるように、現場の負担軽減に大きく貢献しています。
現場からは「相談できる相手がいる安心感」「外からの視点による視野の拡大」「顔が見える信頼関係」といった、前向きな声が上がっています。
